Futurs et jeunes parents, venez échanger, trouver des conseils et du soutien sur l’allaitement.
Archives du blog
Parlons Naissance
Prochaine rencontre : le 13 novembre
Bonjour, je lis régulièrement des messages de parents qui se sentent un peu isolés et qui souhaitent rencontrer d’autres parents. L’association Grandissons Asso, c’est une petite association créée par des mamans bénévoles, justement dans ce but là. Toutes les rencontres sont gratuites et ouvertes à tous le monde (sur inscription). La prochaine rencontre, c’est pour parler grossesse et accouchement, discuter, échanger, et se rencontrer (à Nice Est).
Ca vous dit ?

Allaitement et maternage
Venez échanger et partager vos questionnements, vos expériences, vos plaisirs et vos peines autour de l’allaitement de vos (futurs) bébés et bambins et plus grands… !
Lien de connexion : us02web.zoom.us
Partage d’expériences, ou comment l’on peut faire confiance à nos enfants
Mon Ecureuil a aujourd’hui six ans. Je la regarde grandir chaque jour et je me remémore les moments si importants qui ont jalonné sa vie, et notre relation à toutes les deux (ainsi évidemment que celle avec son père). J’accompagne de jeunes parents dans mon travail et je réalise à quel point, lors des moments difficiles, on imagine que cela n’ira jamais « mieux », que notre enfant ne dormira jamais la nuit, ne permettra pas de profiter de repas paisibles, nous semblera toujours dans l’opposition… (liste très loin d’être exhaustive).
Et lorsque je repense à ces passages difficiles et à leur résolution, je me rends compte que c’est l’Ecureuil qui a elle-même proposé les clefs de cette ouverture, soit on nous montrant les signes de ce qu’il fallait faire, soit en trouvant toute seule le chemin à prendre. Ces situations ont sans doute eu lieu maintes fois mais voici celles qui m’ont marquée. Je précise bien sûr, sur un gigantesque fond fluo, que mon but n’est ici que de partager mon expérience, pour peut-être rasséréner certains parents et éventuellement donner quelques idées, mais il va de soi que chaque enfant est différent, chaque contexte familial est particulier, et personne n’a de leçons à donner…
La fin de l’allaitement
J’ai allaité mon Ecureuil pendant un an et demi. Cela a été un réel plaisir, soutenue sans faillir et avec une grande bienveillance par le papa. J’adorais partager ce moment avec elle (et souvent lui), et je ne m’étais évidemment pas fixé de date de fin, mais au bout d’un an et demi j’ai éprouvé un grand besoin d’y mettre un terme ; l’Ecureuil réclamait constamment mon sein (elle n’a jamais eu de doudou sauf pour la crèche, et jamais de tétine non plus), et j’avais l’impression d’être l’objet d’une trop grande dépendance, enfin bref, il fallait que ça cesse. Mais j’étais très inquiète parce qu’elle tétait encore parfois la nuit (même si depuis ses dix mois elle dormait dans sa chambre sans problème), et je me disais que le sevrage allait être très dur pour elle. Je lui en parlé un soir, tout en lui donnant le sein, en lui expliquant que quelques jours plus tard elle allait devoir se passer de ce moment car il était devenu trop dur à vivre pour moi.
Incroyable mais vrai, cette Ecureuil qui tétait compulsivement mon sein depuis un an et demi, a d’elle-même et en quelques jours, arrêté de le demander. Je n’ai rien fait pour cela excepté lui faire part de mes difficultés, et elle m’a montré qu’elle m’avait entendue.
L’habillement
Comme la plupart des enfants, vers l’âge de deux ans, l’Ecureuil est passée par une période où elle ne voulait pas s’habiller. Les matins de départ en crèche étaient très difficiles à vivre pour moi parce que rien n’y faisait et je me suis retrouvée certaines fois à tenter de l’habiller de force, elle hurlant, moi aussi, pour un résultat évidemment insatisfaisant… Heureusement à cette époque-là je me suis intéressée à la parentalité ludique, en particulier à la lecture de « Qui veut jouer avec moi ? » de Lawrence Cohen. J’ai initié le « jeu du Bou » avec l’Ecureuil, que j’ai rapidement évoqué dans un précédent article. Elle voulait sauter sur son lit au lieu de s’habiller. Je lui ai proposé ce jeu : elle pouvait sauter, mais quand je disais « Bou ! », elle devait enfiler un vêtement. Elle était ravie, et en quelques minutes de rigolade, elle était habillée et prête à sortir, dans la bonne humeur, et surtout, sans altération du lien, ce qui est pour moi primordial : lorsqu’on ressent de l’agacement, voire de l’agressivité, envers son enfant, la relation s’abîme, ne serait-ce que temporairement, elle qui est pourtant si précieuse…
Elle a donc accepté ma proposition de solution avec plaisir et nous nous en sommes trouvées toutes les deux très satisfaites. Et bien sûr, comme inéluctablement les enfants grandissent, nous n’avons rapidement plus eu besoin d’avoir recours au jeu du Bou.
Les repas
Les repas ont été compliqués jusqu’à, je dirais, l’âge de 5 ans. L’Ecureuil descendait de table, remontait, gigotait dans tous les sens… Son père et moi n’avons jamais imposé de cadre particulier durant ces moments : elle pouvait jouer avec la nourriture, ne pas finir son assiette, et avait bien sûr le droit de ne pas manger ce qu’elle n’aimait pas. Mais les acrobaties durant les repas, j’avais du mal à supporter ; d’abord parce qu’ils duraient des heures, et parce que c’était pour moi un moment calme en famille. J’ai passé des mois à répéter en boucle « mange !!! » et « reste à table ! », et c’est devenu un réel problème entre nous. J’ai dû dire des trucs moches, comme ça peut arriver quand on est très en colère.
J’ai lu le livre de Carlos Gonzales « Mon enfant ne mange pas », qui m’a beaucoup détendue…
Et puis j’ai lâché. Je ne sais pas comment, si cela a été dû à une situation particulière, mais j’ai lâché. J’ai arrêté de crier. Lorsque mon repas était fini, j’allais m’allonger sur le canapé (à côté de la table) avec un journal jusqu’à ce qu’elle ait fini de manger. Et en quelques jours, le problème a disparu. Est-ce parce que j’ai lâché prise, ou parce qu’elle en a eu assez de terminer ses repas toute seule, ou encore tout simplement parce qu’elle grandissait, je ne saurai jamais, mais les repas depuis se déroulent dans le calme et surtout, le plaisir…
Le coucher
Ma fille est formidable, c’est entendu. Je dirais même qu’elle est parfaite. Je sais, je suis partiale. Néanmoins il est vrai que nous n’avons jamais rencontré de gros écueils dans notre relation, on a toujours (ou presque) pu communiquer, dans la liberté de s’exprimer, et dans la plus grande bienveillance possible.
L’étoile noire dans cet infini de perfection : le sommeil. Il était difficile pour l’enfant qu’était ma mère, pour celle que j’étais, et il l’est pour l’Ecureuil (je ne tire pas de conclusion mais le lien peut se concevoir). Dès la naissance, les nuits ont été difficiles. Elle a dormi en cododo jusqu’à ses dix mois, date à laquelle nous avons déménagé. Elle a dormi dès la première nuit dans sa nouvelle chambre. Elle demandait tout de même une présence au coucher. Mais l’endormissement prenait des heures, et croyez-moi, ce n’est pas une figure rhétorique. Son père ou moi allions la coucher à 20h (par exemple), nous y restions facilement jusqu’à 22h-23h. Les soirées n’étaient presque jamais un plaisir.
Elle était fatiguée, et n’a d’ailleurs jamais refusé d’aller se coucher, bien au contraire. Mais le sommeil ne venait pas. Elle tournait et virait dans son lit, il fallait raconter des dizaines d’histoires. Je devenais folle, tous les soirs. Son père, le chanceux, s’endormait avant elle.
Vers 3 ans elle a commencé à s’endormir plus rapidement, plus facilement. Les soirées n’ont plus été des cauchemars. On restait une demi-heure, et elle dormait. Mais il fallait toujours rester avec elle. Et cela a duré jusqu’à ses 5 ans et demi. Son père et moi étions séparés, j’étais très occupée, et je ne pouvais pas rester une demi-heure avec elle à côté de son lit. Et à ce stade-là je n’en concevais pas le besoin pour elle. J’ai commencé à lui exprimer ce que je ressentais. Mais elle réclamait toujours. Alors j’ai imposé le coucher seule une nuit sur deux. Sous certaines conditions, bien sûr : son lit donne sur le salon, donc elle voyait que j’étais là. Elle avait sa veilleuse, son mouton musical, la lumière du salon, et bien sûr les deux portes étaient ouvertes. Je revenais lui faire un câlin toutes les cinq minutes.
La nuit où elle s’endormait seule se passait bien mais elle demandait toujours ma présence l’autre nuit. Cela a duré plusieurs mois, et j’ai craqué, sous la pression du temps si précieux, de mon épuisement, et du sentiment de n’avoir jamais la possibilité d’être tranquille, moi, toute seule… J’ai imposé toutes les nuits. Je n’en pouvais plus, elle n’avait pas le choix. J’étais à trois mètres d’elle, j’ai toujours accouru quand elle m’appelait, les portes étaient grandes ouvertes. Elle n’était pas seule. Et elle l’a accepté. Elle m’appelle encore parfois avant de s’endormir pour un câlin supplémentaire, je viens toujours, mais elle s’endort seule, et avec une rapidité déconcertante.
C’est la première fois que j’ai réellement imposé quelque chose, sans négociation, discussion. Cette décision a été le fruit de mon épuisement et elle l’a compris. Et j’ai réalisé que parfois, on peut imposer, lorsqu’on a tout essayé, lorsqu’on n’en peut plus, et que l’enfant peut le comprendre, parce que nous aussi, on a droit au respect. Je ne l’aurais pas imposé à un, deux, trois ans car elle n’était pas prête. Et quand je lui ai dit que je ne pouvais pas attendre qu’elle le soit, et que je lui ai montré que je mettais en place les conditions nécessaires à son bien-être, et surtout, qu’elle savait que je serais toujours là quand elle avait besoin de moi, elle l’a entendu.
J’ai réalisé aussi que rester auprès d’elle en ayant si envie d’être ailleurs, en me sentant si mal, était pire pour elle comme pour moi. Lorsque je restais avec elle durant les derniers mois, j’étais amère, en colère, distante. Ma présence était presque toxique et pourtant elle la demandait. Elle avait besoin que je lui montre que l’on pouvait faire autrement, même si elle ne pouvait le concevoir.
Voilà mon partage d’expérience, auquel je pense parfois pour me rappeler que tout passe ! Faisons confiance à nos enfants, c’est souvent eux qui portent les solutions…
Réunion allaitement La Leche League
 Tous les deux mois, une animatrice de la Leche League revient à Nice pour une réunion d’information et de partage sur l’allaitement maternel et le maternage. Il s’agit d’un espace de parole autour de l’expérience de la maternité, de l’allaitement, de la naissance, de la vie avec un nouveau-né, un bambin…
Tous les deux mois, une animatrice de la Leche League revient à Nice pour une réunion d’information et de partage sur l’allaitement maternel et le maternage. Il s’agit d’un espace de parole autour de l’expérience de la maternité, de l’allaitement, de la naissance, de la vie avec un nouveau-né, un bambin…
Ces réunions sont aussi l’occasion de discuter de maternage, de choix éducatifs et relationnels qui respectent les capacités et la sensibilité de l’enfant.
Elles sont ouvertes à tous ceux qui sont intéressés par l’allaitement.
Plus de renseignements : 0762244354 ou grandissons@free.fr
La Grande Tétée
Ensemble protégeons l’allaitement, loin des conflits d’intérêts
Rencontre autour de l’allaitement maternel, la Grande Tétée réunit chaque année dans toute la France, en ouverture de la SMAM, des parents, associations et professionnels de santé et de la petite enfance pour des échanges conviviaux et informatifs à l’occasion d’une tétée festive.
Nous vous attendons le 15 octobre a partir de 10h, la traditionnelle photo sera prise à 11h précise comme partout en France.
Cette année nous présenterons le travail d’Albane Noor qui nous prête ses photos de mères allaitantes.
Nous vous proposons également de venir partager un pique nique riche de ce que chacun emmène.
Et bien sur nous échangerons toute la journée sur l’allaitement maternel
Sucette et allaitement, une expérience personnelle
Par Lise
J’ai eu deux bébés allaités exclusivement à la demande, tous deux avec un grand besoin de succion. Et puis un (méga) REF et une grande production lactée. Du coup, plus que repus après quelques minutes, mes bébés finissaient par se détourner, toussant et crachant, du sein, qui continuait à les asperger avec pression. Pourtant, ils avaient encore et encore envie de téter. Ainsi, j’ai passé plusieurs semaines avec mon petit doigt dans leur bouche, le jour et (toute) la nuit aussitôt qu’ils étaient rassasiés et repoussaient mon sein en pleurant.
Fatiguée, je me suis mise à la recherche d’une aide. Et c’est ainsi que j’en suis arrivée à parler de sucette. Non, je n’aurais jamais cru le faire, non, je n’aurais jamais cru, il y a quelques années, en arriver à écrire cet article. Mais oui, ça a été la solution indispensable pour me soulager à ce moment-là.
1/ Trois arguments et demi en faveur de la sucette
Pour Bébéun, tout a été très bref. Je lui ai donné une sucette vers un mois de vie, elle l’a utilisée pendant une semaine, puis a trouvé son pouce qu’elle a sucé pendant 6 mois avant de s’arrêter spontanément, fin de l’histoire.
Pour Bébédeux, mon cœur balançait entre l’épuisement et le spectre noir de la sucette (risque de confusion sein-tétine et échec de l’allaitement, déformation palatine, sevrage de la tétine difficile, mettre un bout de plastique dans la bouche de mon bébé…) Là, ma précieuse sage-femme m’a dit « moi, si elle sauve les mamans et les bébés, je suis pour la tétine. » Alors, je l’ai envisagée et me suis penchée sur la question.
C’est alors que Marie m’a sorti deus ex machina une étude récente affirmant que l’usage de la sucette n’aurait pas statistiquement un impact si délétère que ça sur l’allaitement (1).
Enfin, je suis tombée sur des études ajoutant que la sucette pouvait contribuer à réduire le risque de mort subite du nourrisson (2).
2/ Choix de la sucette
Une fois ma décision prise de recourir à celle que j’appelai la « prothèse à bouche » qui devait soulager mon bébé, mon petit doigt et ma fatigue, je me suis penchée sur la question du choix. J’ai alors consulté des sites parlant orthodontie et déformation de la sphère buccale.
L’un d’eux proposait, entre autres études et réflexions, la modélisation d’une « sucette idéale » (2, en bas de l’article) argumentée de manière convaincante. Me voilà donc partie à la recherche de l’objet qui s’approcherait le plus de cette proposition, inexistante dans le commerce. La sucette qui s’en approchait le plus (quoi que ne respectant très peu des critères évoqués… A quand un réel progrès dans ce domaine ?) était la Mam Perfect, car très fine au niveau du plan de morsure. J’en ai également acheté une en caoutchouc naturel Goldi (sensée imiter la forme du mamelon) pour le côté plus sain, mais Bébé ne l’a jamais acceptée.
3/ Utilisation de la sucette
C’est ainsi que mes nuits ont pris une nouvelle tournure. Bébé tétait, puis s’endormait parfois aussitôt après (jamais en tétant, comme son aînée, car trop concentré à ne pas s’étouffer sous le jet) à mes côtés ou dans mes bras. Lorsqu’il s’éveillait la nuit, j’essayais dans un premier temps de l’aider à se rendormir en chantant, en le berçant, puis en lui donnant le sein, et enfin, lorsque rien n’avait fonctionné, je lui donnais sa sucette.
En journée, c’était encore plus rare. Je m’efforçais d’en réserver l’usage au plan F, lorsque rien mais vraiment rien d’autre ne l’apaisait.
… ou lorsqu’il était vraiment important qu’il y ait du silence (par exemple lorsque sa sœur venait de s’endormir près de nous). Et là, j’ai découvert la solution de facilité que cela pouvait impliquer. Et le fait qu’il fallait s’imposer parfois une lutte pour ne pas s’y laisser entraîner. Pour cela il m’a fallu me remettre les idées au clair : la sucette est un moyen d’apaiser bébé lorsqu’il en a besoin, et pour ne pas sombrer soi-même dans l’épuisement. Lorsqu’aucun de ces critères n’est en jeu, elle risque de se transformer en outil à rendre silencieux, et se retrouver de manière automatique dans la bouche de bébé aussitôt qu’il cherche à se manifester, s’exprimer, s’agiter. Oui, elle fonctionne aussi dans ces cas-là, mais je continue à penser que là n’est absolument pas son rôle, et que par-là elle présente une nouvelle face négative.
4/ Fin de la sucette
Bébéun avait cessé de sucer son pouce de soi-même autour de sept mois.
Hasard ou pas, c’est également à cet âge que Bébédeux a brusquement craché sa sucette avec élan, du jour au lendemain, alors qu’il la portait seul à sa bouche depuis quelques temps.
Tous les deux étaient alors toujours allaités à la demande, et c’est vers cet âge où, se redressant, ils ont commencé à moins régurgiter d’une part, et à avoir besoin de plus se nourrir d’autre part car fournissant davantage d’efforts physique durant la journée. Cela n’est que l’explication qui m’est venue et ne vaut pas preuve, mais me semble logique. Gérant mieux la tétée malgré le REF, ayant besoin de plus de lait, tétant avec une meilleure maîtrise, et ayant un besoin de succion diminué de par leur âge, ils en étaient venus à se contenter du sein. Je pense qu’ils se sont mis à téter davantage durant la nuit à cette période, et cela m’a demandé une réadaptation à tous points de vue… car oui, la sucette avait tout de même revêtu un côté solution de facilité dont il me fallait brusquement me passer.
5/ Conclusion
Cela n’est donc qu’une expérience personnelle n’ayant aucune valeur statistique ou scientifique, mais qui s’est révélée concluante pour moi. La sucette a rempli son rôle de pacificateur lorsqu’elle nous est devenue nécessaire, et n’a pas eu d’effet délétère sur la dentition ou l’articulation car a été arrêtée au moment du début de la dentition. Le sevrage a été spontané et facile.
Je ne trouve pas d’étude sur le lien entre sevrage de la sucette/pouce et l’allaitement à la demande. Je suis intéressée par les expérience : les bébés allaités à la demande et ayant recours à la sucette ou au pouce les quittent-ils souvent spontanément dès lors qu’ils parviennent à gérer le REF/ont un besoin de succion réduit de par leur âge ?
Et pour les autres, quelle utilisation avez-vous fait de la sucette, quand et comment l’avez-vous arrêtée ?
Sources
(1 bis) Article dont j’ai trouvé par la suite une critique sévère ici http://ibfan.org/breastfeedingbreafs/Allaitement-et-lolettes-No-54.pdf
Compte-rendu de la conférence de Carlos González sur l’alimentation
Par Lise
Le 4 avril 2015, l’association Grandissons a invité à Cagnes-sur-Mer le docteur Carlos González. Ce pédiatre espagnol, fondateur d’une association catalane d’allaitement maternel et partenaire de La Leche League, est auteur de plusieurs livres, dont deux qui ont été traduits en français (Mon enfant ne mange pas, et Serre-moi fort). Il a présenté deux conférences, dont nous vous parlerons ici dans deux articles séparés.
Voici pour commencer ce que le Docteur González a expliqué au sujet de l’Alimentation de l’enfant. (*)
A titre d’introduction, notre orateur nous montre divers instruments et techniques utilisés pour convaincre les enfants de manger, de la cuillère-avion à la cuillère-bateau en plastique.
En tant que pédiatre, le docteur González remarque le nombre important de parents qui consultent au motif que leur enfant « ne mange pas. » Pourtant, dit-il, il y a en Espagne 30% d’enfants en surpoids, mais aucun qui souffre de malnutrition (pour info, environ 20% d’enfants en surpoids en France, selon l’HAS).
-
Diversifier, pour quoi faire ?
L’allaitement maternel consiste consensuellement en la meilleure alimentation que l’on puisse proposer à l’enfant. Ni la mère ni le médecin ne savent exactement quelle est la quantité ni la composition de ce qu’ingère l’enfant, qui gère totalement ce qu’il prend (par exemple, la composition lipidique du lait varie au fil d’une même tétée, si bien que deux tétées de 50 ml offriront des apports différents d’une tétée de 100 ml.)
Et pourtant, une sorte de mythe vient affirmer que, brusquement, à l’âge fatidique de 6 mois, l’enfant ne trouve plus ce dont il a besoin dans le lait et ne sait plus gérer ce dont il a besoin. « Il devient idiot ! ». Il est alors nécessaire que le médecin précise quels aliments doivent être donnés à l’enfant, à quelle heure, etc. Ainsi tous les enfants d’Espagne se voient donner à 17h pile une demi-pomme, une demi-poire et une demi-banane ni plus ni moins.
Plusieurs recherches ont été menées pour tenter d’établir le nombre de calories dont les enfants auraient besoin selon leur âge. Les résultats en sont si variés selon les dates et les auteurs, et elles sont si peu précises au niveau des fourchettes d’âges, qu’on peut se demander quel est leur bien-fondé. Par exemple, on disait il y a quelques années qu’il fallait donner à un enfant 25 grammes de poulet, arrondissant ce chiffre à 50 grammes, alors que les besoins réels seraient plutôt situés autour de 15 grammes, et encore, de manière variable selon l’enfant et ses goûts « et s’il n’aime pas le poulet ?».
Besoins caloriques (kcal/jour)
|
Age (en mois) |
FAO/OMS/UNU 1985 | OMS/UNICEF1988 | Butte2000 |
|
6-8 |
784 | 682 |
615 |
|
9-11 |
949 | 830 |
686 |
| 12-23 | 1170 | 1092 |
894 |
En effet, tous ces calculs ne tiennent pas compte des individus, ni précisément des âges. Pourtant, la docteure Butte a mené une étude bien plus précise, établissant des résultats selon le mode d’allaitement de l’enfant (le lait maternel contenant moins de calories que le lait infantile), son sexe, et son âge au mois près. Mais là encore, le tableau qu’elle a obtenu montre les résultats pour la moyenne de chaque groupe, donc des chiffres éloignés de la réalité pour un enfant donné. En effet, 5 % de la population normale se trouve mise à l’écart des + ou – 2 écarts-types. En bref, ce tableau permet d’observer que certains enfants sains et normaux mangent donc jusqu’à 2 fois plus que d’autres enfants sains et normaux.
En ce qui concerne les besoins en vitamines, à nouveaux les résultats fluctuent d’une étude à l’autre, allant, pour la vitamine C, à titre d’exemple, du simple au double selon si l’étude est américaine ou anglaise. La dernière étude de l’OMS tranche sur un besoin de 30 mg par jour. Cela signifie que les apports du lait maternel en vitamine C sont suffisants jusqu’à 3 ans. Pour ce qui est des nombreuses autres vitamines, on connaît encore moins les besoins réels, mais le lait maternel contient davantage de chacune que n’importe quel aliment, il est donc suffisant dans tous les cas.
Cela conduit notre orateur à mentionner cette fameuse phrase tant entendue : « ton lait ne suffit pas ! »
Et pourtant… Voici le tableau comparant l’énergie en kcal/100g de chaque aliment et celle du lait maternel :
|
Pomme de terre cuite |
65 |
|
Pomme |
52 |
|
Carotte cuite |
27 |
| Légumes avec viande (faits maison) |
50 |
| Lait maternel |
70 |
Ainsi, même la pomme de terre cuite contient moins de calories que le lait maternel. C’est pourquoi, l’enfant prendra préférentiellement le lait. Si un enfant de 9 à 11 mois ne perd pas de poids, cela signifie qu’il consomme suffisamment de calories, soit environ 1 litre de lait maternel par jour, donc suffisamment de chaque vitamine (puisque le besoin en vitamines est couvert par moins d’un litre de lait).
| 9-11 mois | Besoins/jour |
Lait maternel |
|
Energie |
738 kcal |
1054 ml |
|
Protéines |
9,6 g |
914 ml |
|
Vitamine A |
400 µg |
597 ml |
|
Vitamine B12 |
0,5 µg |
515 ml |
|
Vitamine C |
30 mg |
750 ml |
En outre, une étude montre que la quantité de lipides augmente au fil des mois d’allaitement (Mandel, D. et al. Pediatrics 2005;116:e432-e435).
La seule exception concerne le fer, tant en ce qui concerne le lait maternel que le lait de vache. Les réserves en fer de l’enfant (en particulier de celui dont le cordon aura été clampé immédiatement à la naissance) s’épuisent vers 6-12 mois. La consommation en fer de la mère ne permet pas d’augmenter sa quantité dans le lait maternel. C’est la raison pour laquelle on commence la diversification vers 6 mois : pour pallier à une éventuelle carence en fer de l’enfant. Si un enfant de 8-9 mois refuse de manger autre chose, en tant que pédiatre, le docteur González nous indique qu’il prescrit un complément en fer au cas où, sans s’inquiéter davantage (dans le cas d’un prématuré, il faudra le complémenter en fer dès la naissance).
Mais ce n’est pas là le motif principal de la diversification. Si c’était le cas, il serait facile de trouver des solutions moins incertaines que le poulet que mangera peut-être l’enfant, il suffirait de lui donner du fer en gouttes. Non, la raison pour laquelle on commence à diversifier l’enfant est bel et bien l’éducation.
On pourrait peut-être, nous dit le docteur González, continuer à se nourrir de lait maternel toute sa vie : je téterais ma mère, qui téterait ma grand-mère, laquelle tèterait mon arrière-grand-mère… Non, en effet, la chaîne se romprait forcément, il faut donc forcément se sevrer.
Les laits infantiles sont eux aussi plus nutritifs que n’importe quel aliment. On pourrait donc s’en contenter toute sa vie en ajoutant tout ce qui est nécessaire en fonction de notre âge, de notre profession, de notre mode de vie, ce qui nous permettrait d’éviter à tout prix diabète et cholestérol. On pourrait aller à la pharmacie, demander « du lait pour pédiatre espagnol de plus de 50 ans ». Mais, déclare notre conférencier, manger ce qu’il veut est un privilège, auquel il n’est pas prêt à renoncer, même si cela doit raccourcir sa vie de quelques années. Et ce privilège de choisir notre alimentation, nous souhaitons le transmettre à nos enfants. C’est pourquoi il faut le diversifier.
La diversification doit donc être proposée comme un privilège dévolu à une personne à part entière. Ainsi, en lui mettant les cuillères dans la bouche comme un avion et en le distrayant devant la télé pour qu’il avale, on s’éloignera de cet objectif.
-
Mythes autour de la diversification
L’introduction de nouveaux aliments il y a un siècle était plus tardive, en particulier celle des fruits. On ne parlait pas alors de « manque d’appétit », mais on pouvait lire que « trop manger est dangereux ». Le terme de manque d’appétit n’apparaît dans les livres qu’en 1936, pour devenir le principal motif de consultation médicale en 1970.
Un autre mythe que dénonce le docteur González est l’idée que la purée fera prendre à l’enfant davantage de poids que le lait seul. Or, non seulement, comme nous l’avons vu, cela est impossible puisque le lait contient plus de calories et de vitamines que tous les aliments, mais c’est même l’inverse. On peut d’ailleurs observer que tous les enfants prennent plus de poids avant 6 mois, alors qu’ils boivent exclusivement du lait, qu’après. En ce qui concerne la soupe, tant plébiscitée par les parents, notre pédiatre nous explique à quel point elle est peu nutritive en réalité.
L’enfant de 6 mois environ mange tout : les clés, ses doigts, le papier… il mangera donc aussi la soupe le plus souvent. Mais l’enfant de 1 an-1 an ½ devient sélectif. Tous les enfants préfèrent les pâtes, le riz, les frites, le lait et les gâteaux. Ils choisissent plutôt les bananes et les petits pois (qui sont des légumineuses, comme les fèves, et non des légumes verts). En effet, les enfants n’aiment tout simplement pas les aliments pauvres en calories. Leur estomac étant très petit, il se remplit très vite.
Illustration tirée de « mon enfant ne mange pas » :
« un bébé de neuf mois et une banane dessinés à la même échelle»
Si par exemple un enfant boit de l’eau, il n’aura plus de place dans l’immédiat pour du lait. Ils suivent, finalement, en sélectionnant leurs aliments, une « diète pour grossir ». L’adulte, lui, dispose d’un estomac suffisamment grand pour lui permettre de manger de plus importantes quantités pour obtenir ce dont il a besoin.
-
Une diversification sensée pour une alimentation saine
Carlos González nous présente ensuite longuement la brochure du Health Promotion Unit, ministère de la santé irlandais, qui va à l’encontre de ce à quoi nous sommes habitués en Espagne ou en France à bien des égards. La couverture de cette brochure est illustrée d’un bébé tout sourire, tenant dans une main sa cuillère et dans l’autre son verre, devant son assiette remplie de morceaux. Visiblement, le fait qu’il ouvre ou non la bouche n’a aucune importance ici.
Starting to spoonfeed your baby : https://www.healthpromotion.ie/hp-files/docs/HPM00381.pdf
La suite de la brochure propose un début de diversification à 4 mois pour les enfants nourris au biberon. Celle-ci est prônée par quelques experts, car le lait artificiel n’est pas tout à fait complet encore de nos jours (bien que celui qui était utilisé il y a 50 ans soit aujourd’hui tout à fait interdit). Pourtant, le fait de commencer la diversification à cet âge-là suppose qu’on soit obligé d’ « enfourner l’enfant ». L’illustration montre toutefois qu’il faut laisser l’enfant attraper la cuillère s’il le souhaite, garder le sourire de part et d’autre, et, qu’une fois encore, le fait que l’enfant ouvre la bouche ou non n’a pas d’importance.
S’ensuit l’information selon laquelle il ne faut jamais ajouter de céréales dans le biberon, car la nourriture trop concentrée pourrait être nocive pour l’enfant. De même, l’enfant nourri au biberon se verra proposer de boire son lait au verre dès l’âge de 6 mois, de sorte à ce que le biberon puisse être supprimé avant 12 mois afin qu’il ne prenne pas l’habitude de s’endormir avec le biberon dans la bouche, ce qui peut être cause de caries (voir à ce sujet l’article d’Alice).
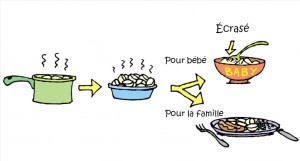
Enfin, il est montré que le repas de la famille, par exemple des pommes de terre, sera le même pour l’enfant, pour qui on aura pu écraser une portion à la fourchette, mais à qui on ne donnera pas de nourriture mixée. En effet, cette habitude de mixer est récente, et à l’époque où il fallait utiliser la moulinette manuelle, personne ne s’infligeait ce travail trois fois par jour.
En ce qui concerne les aliments du commerce, s’ils sont pratiques pour les voyages, ils ne devraient pas être donnés tous les jours. Les céréales pour bébé, par exemple, en plus d’être chères, sont moins bien que celles contenues dans les pâtes, le riz, etc. D’une part elles contiennent beaucoup de sucres, et d’autre part, le goût vanillé qu’elles ont souvent n’enseigne pas le goût salé.
L’âge précis d’introduction d’aliments, l’ordre d’introduction, etc. n’importent pas. La seule chose qu’il faut prendre en compte est que les apports en fer soient comblés (viande…), puis ceux en calories (petits pois…) Le reste n’est proposé que dans l’objectif que l’enfant s’habitue aux goûts. Au-delà de 6 mois, la consistance sera en morceaux.
La règle de sécurité à suivre sera d’être toujours à côté de l’enfant qui mange. L’enfant ne s’étouffe pas avec la nourriture. Il peut lui arriver de s’étrangler, auquel cas il tousse, crache et… remange. Cela ne devient grave que si la nourriture entre dans les voix respiratoires, dans 75% des cas, cela se produit avec des cacahuètes, ce qui peut se produire avec des aliments durs et lisses qui, glissant entre les dents, sauteront et pourront être envoyés au fond de la gorge avec élan (noyaux, noisettes, os, graines…) Avec, par exemple, du pain, cela ne se produit pas, car ce dernier reste collé et mou. On pourra donc prendre quelques précautions avec l’enfant très jeune, telles que couper les pommes en lamelles. Bien sûr, il est important d’éviter d’ajouter sucre et sel aux aliments, de sorte à induire l’habitude à long terme d’en limiter l’usage. Cela devra donc être poursuivi, car ces ajouts sont aussi néfastes à 6 ans qu’à 2 ans, et que les conséquences néfastes, telles que l’hypertension, sont causées par une consommation dans la durée. C’est donc avant tout une habitude de diète avec moins de gâteaux et de sel qu’on s’attachera à transmettre à l’enfant.
Jusqu’à 1 an, le lait de vache et les laits végétaux ne pourront pas être considérés comme un aliment principal.
Avant 1 an, l’enfant devrait être capable de manger la majeure partie de ce que mange la famille. Cela ne signifie pas qu’il devra ingurgiter une certaine quantité, mais qu’il saura le faire. Par exemple, l’enfant qui a mangé seul un petit pois sera considéré comme capable de le faire. En revanche, l’enfant à qui on aura donné 250 grammes de purée-avion ne l’est pas.
L’anglais utilise le mot « baby-led weaning », qui désigne la période entre l’introduction du premier aliment et la fin du sein ou biberon. Il ne s’agit pas de sevrage, mais d’alimentation complémentaire.
Parallèlement à cela, l’enfant conduit plusieurs apprentissages : prendre en main, porter à sa bouche, comparer les goûts et les textures (par exemple des aliments qui comportent des parties molles et d’autres dures, comme le melon)… Il apprend à décider de ce qu’il mange, et ne mange que ce qu’il veut (comme le dit avec humour notre conférencier, cela l’entraînera pour, lorsqu’à 15 ans, il devra choisir une pizza en sortie avec les copains, ne pas avoir besoin de téléphoner à sa mère pour qu’elle lui dise laquelle choisir).
Si enfant mange peu mais seul, il compensera en prenant davantage de lait, que ce soit au sein ou au biberon. S’il mange une grande quantité de purée qu’on lui aura donnée à la cuillère, il lui manquera une grande quantité de vitamines, et il n’aura rien appris… De plus, forcer un enfant à manger est dangereux (risques d’obésité ou de refus) et inutile. Les autres causes de l’obésité sont les aliments pré-cuisinés, le manque d’exercice physique… Ainsi le docteur González nous recommande de ne « manger que ce que ma grand-mère aurait mangé » et de ne boire que de l’eau.
Carlos González clôt cette conférence en montrant diverses photos et vidéos présentant des enfants de 6 mois et plus en train de manger des aliments divers, souriants et sales.
D’autres vidéos : https://www.youtube.com/watch?v=zzPMAJCPhmA, https://www.youtube.com/watch?v=tdP1fe38cQY
Euh… oui, lesquels vous semblent prendre le plus de plaisir à manger ? (malgré les titres de cette seconde série de vidéos, oui, oui, avec le mot-clé « funny baby eating » ! [Attention, ils peuvent être durs à regarder])
D’autres vidéos : https://www.youtube.com/watch?v=f4xvuRGq2Ss, https://www.youtube.com/watch?v=nkhHKfmiUzw
(*) : voir aussi notre page sur l’alimentation
Petites dents
Les dents de lait font leur apparition vers 6 mois, mais c’est une moyenne, j’ai une cousine qui est née avec 2 dents et une soeur qui a eu sa première dents à 15 mois… Les dents sont toutes là vers 3 ans. elles sont au nombre de 20 : 5 par cadran, (je dis ça pour votre culture générale, hein !) 2 incisives, une canine et 2 molaires.
La principale menace qui plane sur ces petites quenottes, ce sont les caries… La carie est un phénomène complexe dans lequel le terrain (c’est-à-dire la dent !) a une importance majeure, et ça on n’y peut rien !
La carie est provoquée par des bactéries (la plus importante est le Streptococcus mutans), il est donc recommandé d’éviter de sucer cuillères ou tétines avant de les donner à l’enfant, évidemment, c’est surtout le cas si vous êtes susceptible à la carie (une étude a ainsi montré que la contamination par Streptococcus mutans est plus fréquente entre enfants dans une crèche que de parent à enfant… On ne contrôle pas tout…).
Ces bactéries cariogènes mangent du sucre. Le sucre, à part que c’est bon, n’a que des inconvénients pour la santé (entre autre : surpoids, augmentation du risque de diabète), donc le sucre est notre ennemi ! Il faut limiter les apports sucrés des enfants, concernant l’action sur la carie, le pire c’est le biberon de sirop que l’enfant mâchouille toute la journée, ou pire toute la nuit. Cela peut être à l’origine d’un syndrome dit « de carie du biberon » avec caries très précoces et très rapides de toutes les dents (allez regarder les images sur google, c’est flippant et ça fait mal ). Le sucre c’est le saccharose, le glucose, mais aussi le fructose (donc éviter les biberons de jus de fruits à longueur de temps), et même le lactose… Des études montrent (sur modèle animal) que le lait est ainsi légèrement cariogène : le lait maternel un peu plus que le lait de vache (parce qu’il contient plus de lactose).
Les dentistes prônent ainsi des recommandations farfelues comme d’arrêter l’allaitement (au sein ou au biberon) à l’apparition de la première dent (comment ma cousine aurait-elle survécu à un tel traitement ?!) ou au plus tard à 12 mois. En fait, les études autour de l’effet de l’allaitement maternel sur les caries sont très contradictoires, parce qu’il y a beaucoup de facteurs de confusion (notamment le fait que l’allaitement est plus répandu dans les classes sociales les plus pauvres qui sont les plus sujettes au caries, pour des raisons d’alimentation et de santé), mais on peut clairement accorder le bénéfice du doute à l’allaitement. Cependant, il est clair que l’allaitement de nuit, passé un an est un facteur favorisant des caries. En effet, la nuit le flux salivaire est diminué, les mouvements buccaux aussi, ce qui limite l’auto nettoyage tandis que le lait stagne.
Je pense que l’arrêt de l’allaitement de nuit après un an peut être à recommander s’il existe d’autres facteurs de risque (parent au dents fragiles, par exemple), ou si l’enfant commence à avoir des caries.
Mais, bien sûr, il existe des moyens de lutter contre les caries : le brossage des dents et l’apport de fluor.
Concernant le fluor, l’apport par voie générale n’est plus recommandé car l’effet local est limité et les surdoses sont fréquentes notamment la fluorose dentaire sur les dents définitives. Le fluor est apporté par le dentifrice. Là encore, vu que l’enfant l’ingère avant 3 ans, il faut se méfier des doses. Il faut choisir un dentifrice à 250 ppm (plutôt que 500ppm) avant 3 ans, puis choisir un dentifrice adapté à l’âge (les industriels ont prévu le coup, c’est écrit dessus !). On met une « trace » de dentifrice sur la brosse à dent à partir de 1 an, puis un « petit pois » ou la « taille de l’ongle de l’auriculaire » (de l’enfant !) à partir de 2 ans. A mon avis ces recommandations sont à suivre scrupuleusement si votre enfant présente un risque (parent aux dents fragiles, consommation de sucre importante, déjà des caries), dans le cas contraire, vous pouvez avoir la main plus légère : brossage sans dentifrice, ou alternance avec un dentifrice sans fluor.
Le brossage commence théoriquement à l’apparition de la première dent (on trouve mêmes des recommandations délirantes de passer une compresse sur les gencives des nourrissons…), mais c’est rarement avec enthousiasme qu’un bébé se laisse introduire un objet bizarre dans la bouche. Je pense donc qu’essayer de commencer à 1 an est plus raisonnable. Toutefois donner une brosse à dent au bébé pour jouer avec (et la machouiller !) et le mettre à côté de vous quand vous vous brossez les dents est un bon moyen de le familiariser avec le brossage. Le but c’est que le brossage soit un moment joyeux et non une punition !
Un brossage 2 fois par jour est le but à atteindre (le brossage 3 fois par jour relève du harcèlement !), il faut aider l’enfant à prendre conscience du fait qu’il ne faut pas seulement brosser, il faut brosser partout, et donc regarder ses dents, pour savoir où et comment elles sont et vérifier qu’elles sont propres ! Encore une fois, il faut prendre le temps, mieux vaut des dents mal brossées et un enfant curieux de mieux faire que… bon, enfin, vous me suivez !
En ce qui concerne la première visite chez le dentiste, les pédodontistes (spécialistes des soins dentaires aux enfants) recommandent une visite à 1 an, histoire de faire de la prévention le plus tôt possible. Ce n’est pas inutile, mais les pédodontistes ne voit que les enfants sujets aux caries, ce qui leur fait oublier que la susceptibilité à la carie est la principale cause de carie chez les enfants (et les adultes aussi, d’ailleurs…), et leur font mettre l’accent sur les facteurs extrinsèques sur lesquels on peut agir : comme arrêter l’allaitement et le biberon… Donc, je pense qu’une visite à partir de 3 ans (en l’absence de signe de problème dentaire, bien sûr) est plus utile : l’enfant a l’âge de comprendre de quoi il s’agit et il peut ainsi se familiariser avec le lieu et la personne dans des conditions détendues. C’est toujours utile de construire une relation de confiance avant qu’une intervention soit nécessaire, ça évite l’association dentiste = douleur qui est à l’origine de la plupart des retards de soins à l’âge adulte….
A 6 ans (enfin environ !), pousse la première dent permanente, c’est une molaire, elle pousse derrière la dernière dent de lait. C’est important parce qu’il faudra que l’enfant pense à brosser plus loin. C’est d’autant plus important qu’au moment de leur éruption les dents sont encore immatures et plus fragiles, il faut quelques mois pour qu’elles arrivent à maturité et que le risque de carie diminue. Puis à partir de 7 ans les dents de lait tombent et sont remplacées par des dents définitives jusqu’à 11 ans (mais ma sœur a perdu sa dernière dent de lait à 19 ans…).
En résumé, je dirai que les points essentiels ce sont : évitez le sucre, et apprenez à brosser, mais dans la bienveillance : la plupart des enfants (surtout en bas âge) ne suivent pas les recommandations des dentistes sans avoir la moindre carie et sans qu’il soit même possible de détecter la mauvaise hygiène bucco-dentaire (accumulation de plaque ou de tartre)… En revanche, au moindre doute (dent colorée ou effritée), il faut consulter.
Les nouvelles recommandations sur l’usage de la bromocriptine dans l’inhibition de la lactation
Ou Comment stopper la montée de lait sans se ruiner la santé
Par Marie
1. C’est quoi cette histoire avec la bromocriptine ? Puis d’ailleurs c’est quoi la bromocriptine ?
La bromocriptine (molécule que l’on retrouve dans les médicaments Parlodel ou Bromocriptine Zentiva) est un peptide dérivé de l’ergot de seigle (1) qui agit comme agoniste des récepteurs dopaminergiques D2 dans le cerveau. Elle est utilisée dans diverses pathologies, par exemple dans le traitement de la maladie de Parkinson.
Son action sur l’axe hypothalamo-hypophysaire diminue la sécrétion de prolactine, l’hormone responsable de la production de lait.
On peut souhaiter diminuer la prolactinémie (concentration de prolactine dans le sang) et ainsi inhiber la lactation physiologique dans le post-partum immédiat (et ça s’appelle l’ablactation) ou dans le post-partum tardif (lors du sevrage). Il est à noter qu’après le premier mois de l’enfant, le mécanisme de la lactation change et n’est plus aussi dépendant de la prolactine. Le sevrage ne sera donc pas aidé par la prescription d’un inhibiteur de l’hormone.
La bromocriptine est dans le collimateur depuis plusieurs années car plusieurs cas d’effets secondaires graves ont fait l’objet d’un signalement (2 morts en France quand même). Aux Etats-Unis, cela fait déjà 20 ans que ce médicament n’est plus prescrit… (2) L’Agence Nationale de Sécurité du Médicament et des Produits de Santé (ANSM) a donc demandé à l’Agence Européenne des Médicaments (EMA) une réévaluation du rapport bénéfices/risques de cette molécule dans l’inhibition de la lactation en post-partum (3).
Les effets secondaires sont décrits dans le Vidal, et on trouve parmi les fréquents (>1/1000) des hallucinations, vomissements, céphalées, hypotension artérielle, etc. Les effets secondaires à fréquence basse (<1/1000) incluent œdèmes, hypertension, narcolepsie, psychose, etc. Quant aux effets rares, ils sont terribles : infarctus et AVC notamment… (4)
Le rapport de l’EMA (5) indique qu’en raison de ces graves effets secondaires potentiels, l’usage de la bromocriptine dans l’inhibition de la lactation devrait être réservé au post-partum immédiat et pour raisons médicales (infection de la mère avec le VIH, mort péri-natale, etc.). En particulier, on entend bien que c’est une situation insoutenable que d’avoir les seins plein de lait pour un bébé qui n’est plus là… (et que cela justifie une certaine prise de risque).
De plus, le prescripteur devra être particulièrement vigilant aux facteurs de risques tels que « des troubles hypertensifs de la grossesse (tels que l’éclampsie, la pré-éclampsie ou l’hypertension liée à la grossesse) » mais aussi des « antécédents de maladie coronarienne ou d’autre affection cardiovasculaire grave, ou des symptômes/antécédents de troubles psychiatriques graves. »
Enfin, il est recommandé d’être très attentif à la tension des patientes dans le suivi du post-partum.
Ainsi, plus de prescription systématique aux patientes qui ne peuvent pas allaiter (pour raisons personnelles ou médicales).
2. Que faire si l’on souhaite tout de même empêcher la montée de lait de se mettre en place après l’accouchement ?
Plusieurs solutions existent : médicamenteuses avec inhibition spécifique, médicamenteuses pour aider à supporter les symptômes et non-médicamenteuses.
Dans la famille « inhibiteurs de prolactine », il n’y a pas que la bromocriptine. En effet, il existe plusieurs dérivés de l’ergot de seigle, également agonistes des récepteurs dopaminergiques mais qui ont des modes d’action un peu différents de la molécule décriée.
Entre autres, la lisuride (Dopergine, Arolac), la quinagolide (Norprolac) et la cabergoline (Dostinex) sont tous capables d’inhiber la montée laiteuse. Seule la lisuride a reçu l’Autorisation de Mise sur le Marché (AMM) pour cette indication dans le post-partum. Cependant, la Haute Autorité de Santé (HAS) indique qu’il n’a pas « d’amélioration du service rendu » par rapport au Parlodel (6).
La cabergoline, si elle n’est pas spécifiquement indiquée dans l’ablactation, est un traitement qui semble particulièrement intéressant. Le mémoire de recherche de la sage-femme Brune Galouzeau De Villepin compare l’utilisation de Dostinex à celle du Parlodel chez 99 patientes. Ce travail datant de 2011 fait une étude très rigoureuse de l’efficacité et des effets secondaires des deux traitements (7).
Le Dostinex diffère notamment du Parlodel par sa demi-vie beaucoup plus longue (environ 90 heures versus 7 heures), ce qui a pour conséquence de pouvoir résumer le traitement à une prise pour le premier (2 comprimés de 0,5 mg) alors que le second est prescrit sur 21 jours (1/2 comprimé de 2,5 mg, 4 fois par jour, en augmentant progressivement les doses). L’observance est ainsi meilleure. Si la patiente change d’avis et souhaite finalement allaiter (ce qui est rare), il lui sera en revanche plus difficile de le faire si elle a été traitée au Dostinex.
Il semblerait également que les effets secondaires soient moins importants (les effets graves comme les effets plus légers, par exemple, nausées et vertiges). Un autre avantage de cette molécule est sa meilleure compatibilité avec des antécédents de problèmes psychiques (à la fois par rapport aux interactions médicamenteuses éventuelles et aux effets secondaires psychotiques).
Plus récemment, un avis de la HAS (en date du 7 mai 2014) porte sur l’usage de Cabergoline Sandoz, un générique du Dostinex. « Le laboratoire demande à présent l’inscription d’une présentation en boite de 2 comprimés (versus 8 pour le Dostinex (ndlr)), particulièrement dédiée à l’inhibition de la lactation due à des causes médicales. » Sa conclusion indique que « la Commission considère que le service médical rendu par Cabergoline Sandoz 0,5 mg est important dans l’indication « inhibition de la lactation due à des causes médicales » » (8).
3. Et sans inhibiteur de prolactine, comment ça se passe ?
Les inhibiteurs de prolactine ont une efficacité d’environ 75%. C’est-à-dire que pour 1 patiente sur 4, le médicament ne stoppera pas la montée de lait.
Il est essentiel que les patientes soient informées et rassurées sur ce qu’elles vivent. La montée de lait est un événement physiologique, qui se produit entre 2 et 5 jours après l’accouchement et qui est fréquemment synonyme d’engorgement, c’est-à-dire d’un afflux de lait associé à un œdème, ce qui entraîne une inflammation locale associée à une tension mammaire plus ou moins forte.
Mais cette montée de lait pourra ne pas se produire (en l’absence de tout traitement) : Brune Galouzeau De Villepin nous rappelle que « l’absence de stimulation des mamelons et la non-présentation de l’enfant au sein suffisent à inhiber la sécrétion lactée chez 60 à 70% des femmes. » et, « Dans ces conditions, 40% d’entres elles signalent des douleurs, généralement calmées par des antalgiques simples et par l’application de glace. »
Si cela se produit, l’inconfort ne persiste pas au-delà de 1 à 2 semaines. Tout comme les difficultés rencontrées avec le nouveau-né, il est très rassurant de se rappeler que « rien ne dure » !
Les antidouleurs, et en première intention le paracétamol, pourront donc participer à calmer les douleurs et les anti-inflammatoires l’engorgement. Quant aux traitements locaux, le port d’un soutien-gorge adapté, l’application de froid ou de chaud peuvent aider. Des méthodes non-médicamenteuses sont décrites, telles que l’acupuncture ou l’homéopathie mais elles n’ont pas démontré leur efficacité et nécessitent l’adhésion de la patiente. Des remèdes à base de plantes sont parfois cités, tels que les cataplasmes de choux ou de persil. Cependant, « Il n’y a pour l’instant aucune preuve scientifique justifiant le fait que les méthodes « non » médicamenteuses soient plus efficaces que « aucun traitements » (9).
En conclusion, des effets secondaires très graves ont conduit à ne plus recommander la prescription de bromocriptine en première intention lors de l’inhibition de la lactation. Et à réserver celle-ci à l’ablactation pour raisons médicales, avec une attention particulière aux facteurs de risques présentés par les patientes et au suivi de leur tension.
D’autres molécules inhibitrices de la lactation seraient capables de remplacer avantageusement la bromocriptine, en particulier la cabergoline.
Cependant, des traitements symptomatiques et de la patience, lorsque l’on est bien informée, pourraient être la meilleure solution.
- Un champignon parasite du seigle et qui pouvait autrefois être responsable de l’ergotisme (ou « feu de St Antoine ») lorsqu’il se retrouvait contaminant du pain.
- FDA Drug Bulletin: post-partum hypertension seizures, strokes reported with bromocriptine. FDA Drug Bull 1994; 14:3-4
- http://ansm.sante.fr/S-informer/Actualite/Bromocriptine-reevaluation-du-rapport-benefice-risque-dans-l-inhibition-de-la-lactation-Point-d-information
- http://www.vidal.fr/substances/4022/bromocriptine/
- http://www.ema.europa.eu/ema/index.jsp?curl=pages/medicines/human/referrals/Bromocriptine-containing_medicinal_medicines_indicated_in_the_prevention_or_suppression_of_physiological_lactation_post-partum/human_referral_prac_000031.jsp&mid=WC0b01ac05805c516f
- http://www.has-sante.fr/portail/upload/docs/application/pdf/ct031687.pdf
- Brune Galouzeau De Villepin. Inhibition de la lactation dans le Post-partum : Bromocriptine vs Cabergoline. Etude prospective, comparative réalisée auprès de 99 patientes à Necker et Port-Royal. Gynecology and obstetrics. 2011 http://dumas.ccsd.cnrs.fr/dumas-00623068
- http://www.has-sante.fr/portail/upload/docs/evamed/CT-13522_CABERGOLINE_SANDOZ_PIS_INS_Avis2_CT13522.pdf
- Oladapo et al. http://apps.who.int/rhl/pregnancy_childbirth/care_after_childbirth/cd005937/fr/ cité par Brune Galouzeau De Villepin.
L’article a aussi été publié chez les vendredis intellos : http://lesvendredisintellos.com/2015/03/07/les-nouvelles-recommandations-sur-lusage-de-la-bromocriptine-dans-linhibition-de-la-lactation-ou-comment-stopper-la-montee-de-lait-sans-se-ruiner-la-sante/